審美治療・歯の保存 歯冠長延長(クラウンレングスニング)歯周形成外科処置
2024年3月7日
2021年7月7日
歯周外科,歯冠長延長術,野田拓 歯科医師
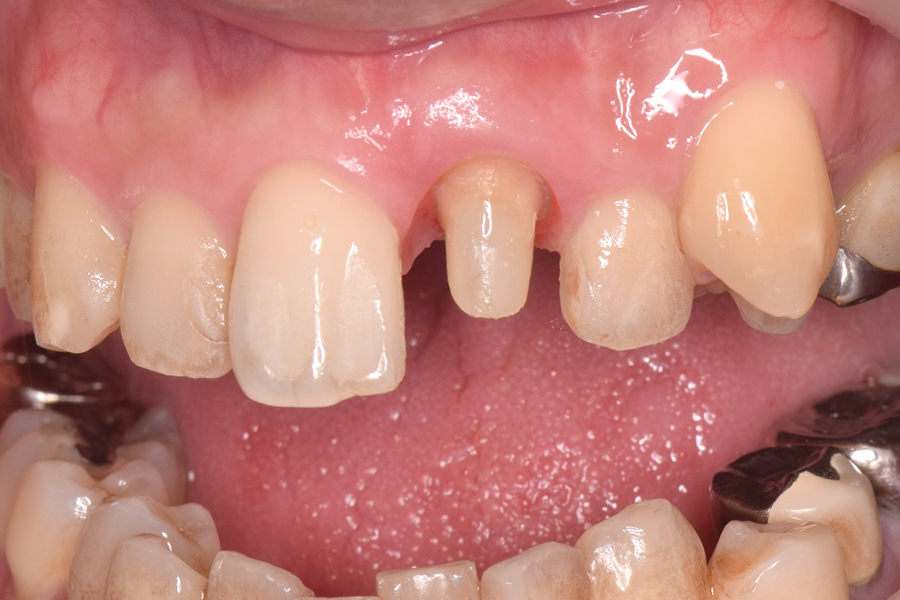
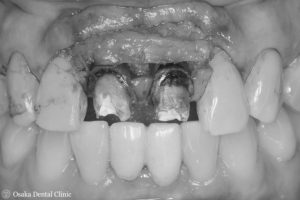
初診時
STEP-1
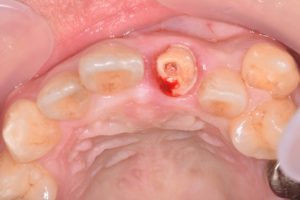
30代男性、上顎左側の前歯をぶつけて、被せ物が歯と一緒に折れてしまいました。
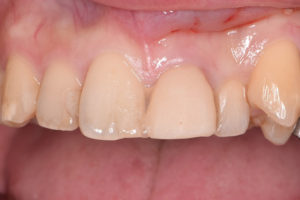
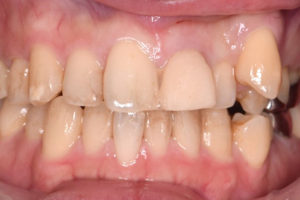
通院していた歯科医院では、折れてしまった被せ物を接着剤で何とか隣の歯に引っ付けている状態で、「このまま歯を残すのが難しく、抜歯しなければならない」、と言われたそうです。
何とか抜歯せずに歯を残したい、とのご希望で来院されました。
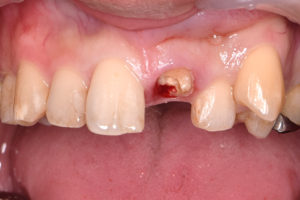
STEP-2
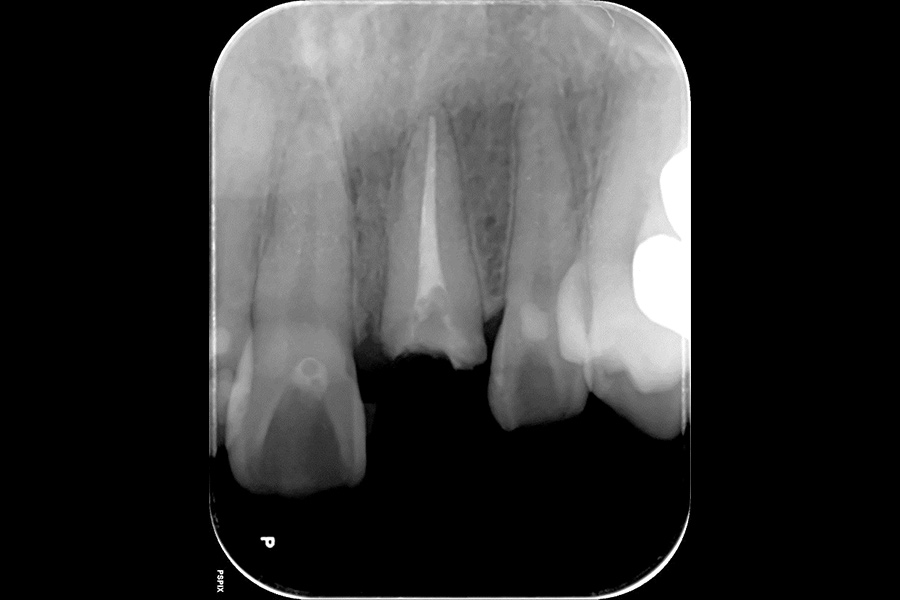
歯や歯ぐきの状態、レントゲン写真から、歯ぐきの処置(歯周外科処置)を行なえば、歯を抜かずに再び被せ物で歯を残せる可能性があると診断しました。
その隣のデコボコした歯並びを改善する矯正治療までは希望されませんでした。
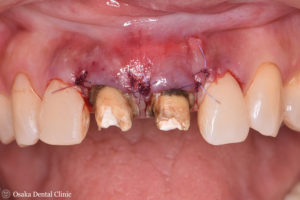
歯周外科処置
STEP-3
折れた歯を保存し、併せて、隣の前歯と同じ長さにして見た目も改善する目的で、歯周外科処置を行いました。
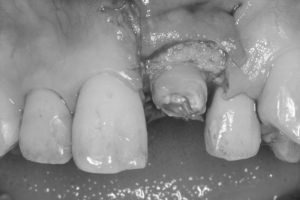

隣の前歯の歯ぐきの位置と同じ高さになるように計測しながら、歯の周りの骨の形態を形成しました。
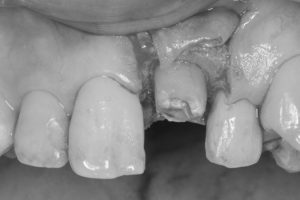
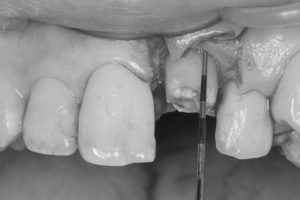
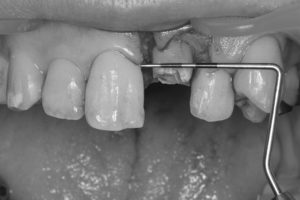
STEP-4
最終確認をし、歯ぐきを適切な位置で縫合して歯周外科処置を終えました。
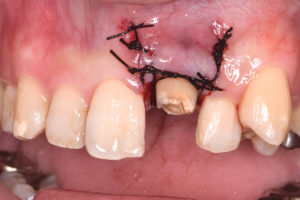
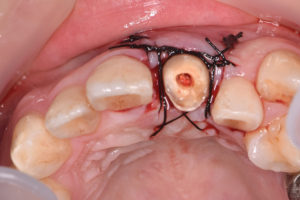
歯周外科処置後4ヶ月
STEP-5
歯周外科処置後4ヶ月、歯ぐきも安定してきたところで、土台を立てて歯を補強して、被せ物の型取りを行いました。
STEP-6
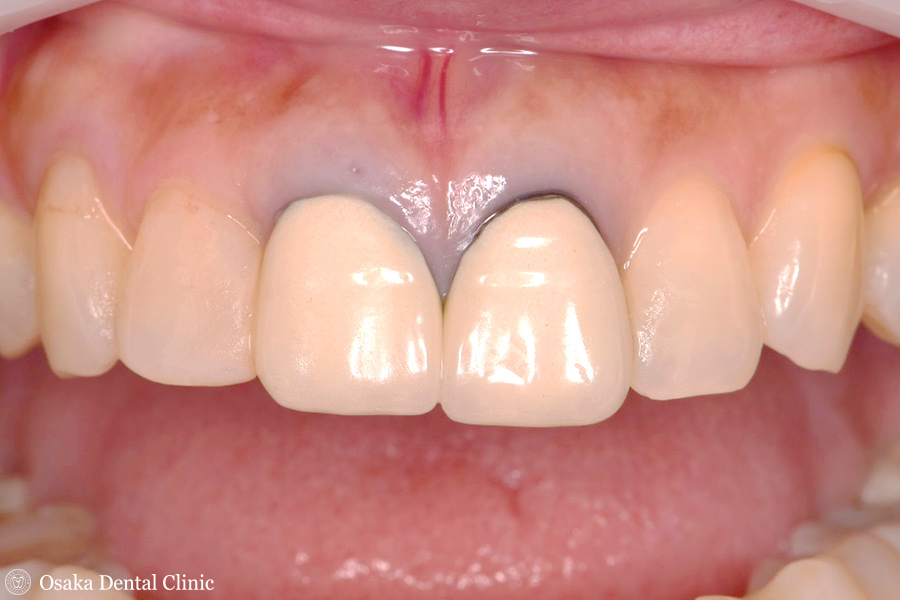
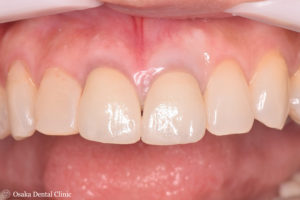
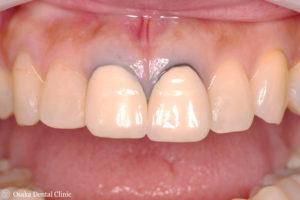
セラミックの被せ物を装着しました。
抜歯することなく、被せ物で歯を保存することができました。
【治療終了時】

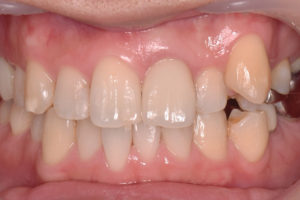
下記写真の初診時の被せ物と比べてみても、被せ物の形や長さが隣の歯と対称的になり、見た目も回復することができました。
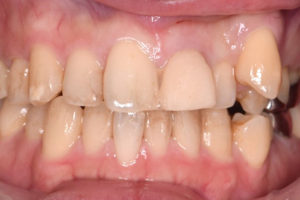
【初診時】

メタルタトゥー改善 結合組織移植術・審美治療
2024年3月7日
2022年5月6日
結合組織移植術,メタルタトゥー,野田拓 歯科医師
初診時
STEP-1
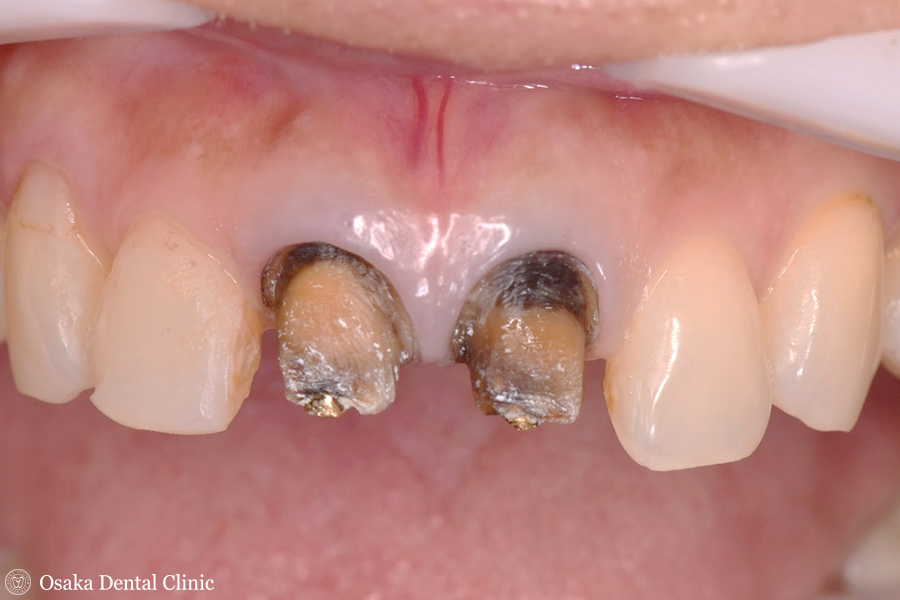
50才代女性、上顎前歯2本の被せ物の際が黒くなり、歯ぐきも黒く変色しており、見た目の審美回復を希望され、来院されました。
STEP-2 被せ物をはずした時
被せ物を外してみると、被せ物や土台に使用されている金属が劣化して溶け出し、歯や歯ぐきを黒く変色してしまう「メタルタトゥー」の症状と考えられました。
歯の黒くなった「メタルタトゥー」部分は、歯ぐきの中の方まで広がっている状態で、このままでの改善は困難なので、歯ぐきの外科的処置を用いて審美性の改善を図ることにしました。
結合組織移植術
STEP-3 切開・剥離時
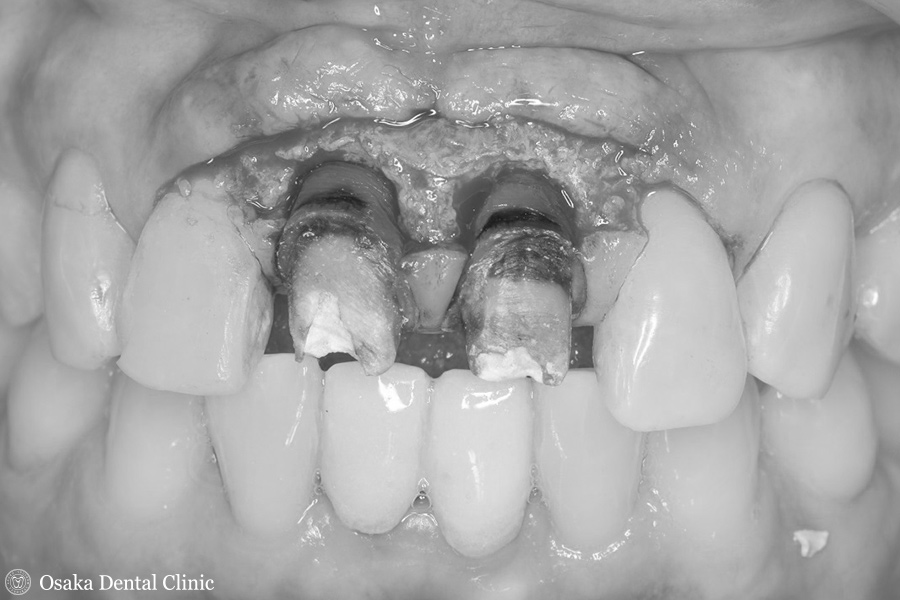
歯ぐきを切開し、歯ぐきの内側の黒く変色した部分を切除して取り除いてみました。
しかし、歯ぐきの中に埋まっている歯根部分まで黒く変色していたので、このまま歯ぐきを元に戻しても、歯ぐきの内側の黒く変色した部分を切除したことで歯ぐきの厚みが薄くなって、歯根の黒い部分が透けて改善が図れないと考えられました。
そこで、黒く変色した歯根の上に厚みのある丈夫な歯ぐきを用いて歯根の黒色部分を覆い隠す「結合組織移植術」を計画しました。
STEP-4 結合組織採取
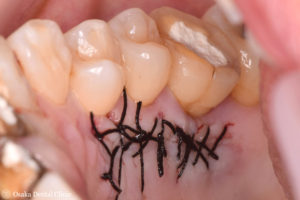
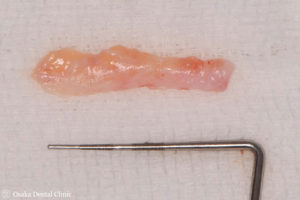
口の中で、丈夫な歯ぐきが多く存在する上顎の口蓋の歯ぐきの表層を切開し、内側から丈夫な歯ぐきを採取して、再び表層の歯ぐきを戻して縫合しました。
STEP-5 移植片縫合
採取してきた厚みのある丈夫な歯ぐきを、黒く変色した歯根表面を覆うように設置して、切開した歯ぐきを元の位置に戻して縫合しました。
術後半年後
STEP-6
術後半年後、歯肉が落ち着いたところで被せ物の型取りを行い、セラミックの被せ物を装着しました。
初診時と比較すると、被せ物の際や歯ぐきの黒い変色が改善でき、審美回復が図れました。
今後、数ヶ月おきのメンテナンスにて経過を追っていきたいと思います。
歯性上顎洞炎・蓄膿~根管治療
2024年3月7日
2022年4月22日
根管治療,野田拓 歯科医師
初診時
STEP-1
30代女性の方で、「食事中に噛む度に左上奥歯に激痛が走る」とのことで来院されました。
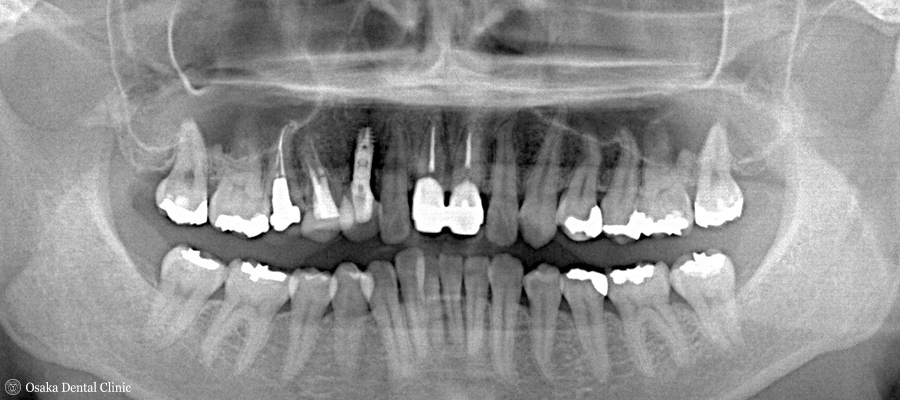
STEP-2
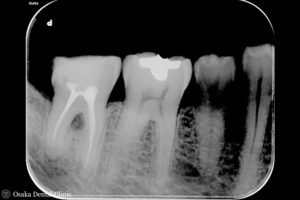
左上奥歯にはすべての歯に金属の詰め物が入っており、レントゲン写真から詰め物の隙間から虫歯ができ、その虫歯が歯の中の神経にまで進行しているのが認められました。
また、左上奥歯の3本の根の先が、上顎洞(鼻腔からつながって空気を溜める穴)に近かったため、CT撮影も行いました。
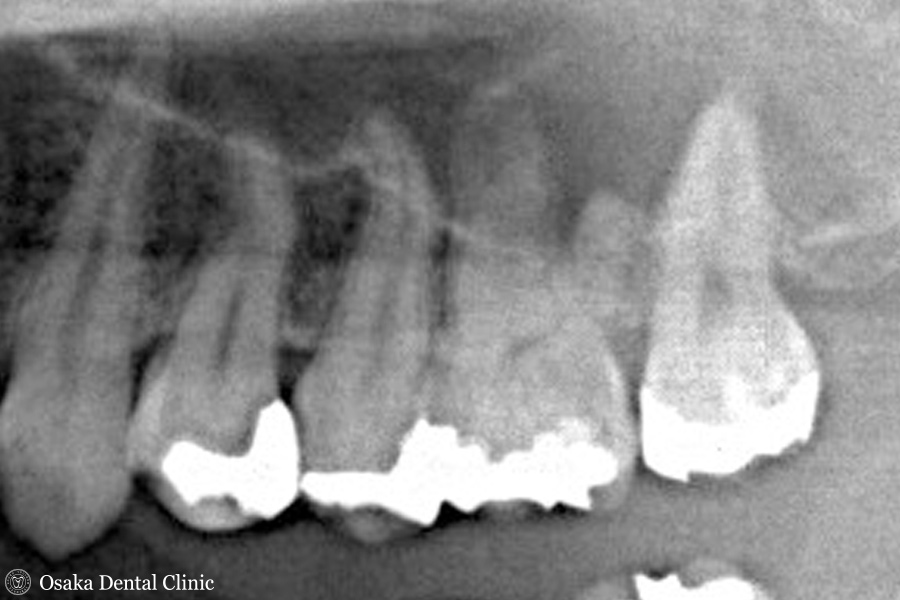
STEP-3
CT画像より、奥から2番目の大臼歯の根の先が上顎洞とつながっており、虫歯からの炎症が上顎洞の中に広がって膿を溜める「蓄膿」とも呼ばれる上顎洞炎を引き起こしていることもわかりました。
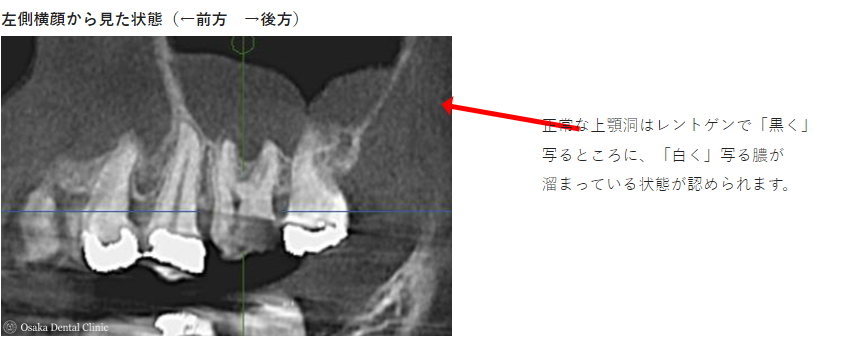
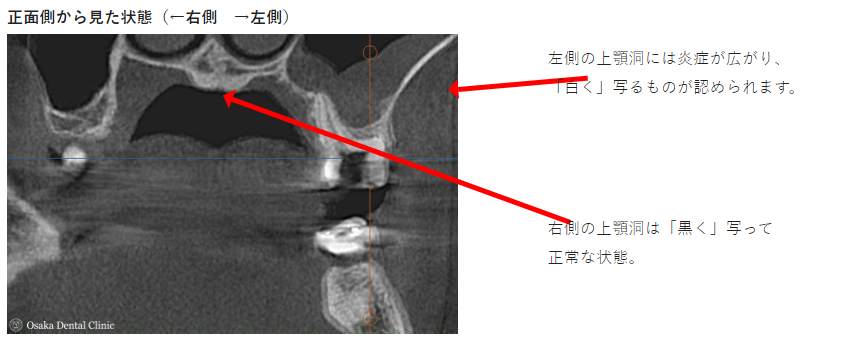
根管充填
STEP-4
左上奥歯の3本の詰め物を除去し、虫歯を除去し、虫歯から感染した神経を取り、根の中の消毒を繰り返しました。
噛んで痛む症状もなくなり、炎症が落ち着いたところで、今後、神経の通り道から上顎洞内に細菌が侵入しないように、空洞となった神経の通り道を緊密に詰めました。

根管治療後
STEP-5
処置後のCTを、初診時のCT画像と比較すると、上顎洞の空洞が黒く写って、正常な状態に治癒したことが確認できました。今後、歯を補強して被せ物の処置を進めていく予定です。
根管治療後 初診時
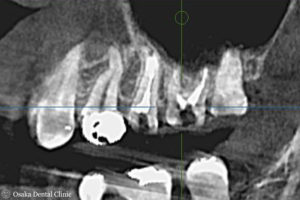
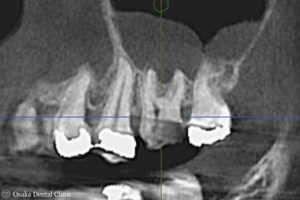
根管治療後 初診時
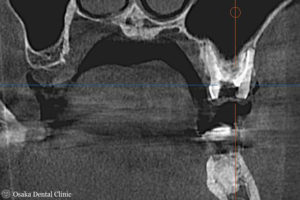
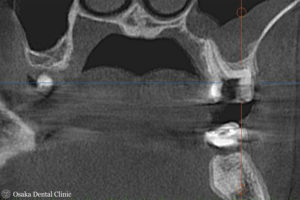
歯槽堤増大術 APF(歯肉弁根尖側移動術)・FGG(遊離歯肉移植術)
2024年3月7日
2021年11月25日
歯槽堤増大術,野田拓 歯科医師
初診時
STEP-1
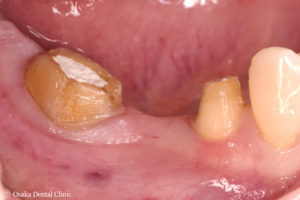
40代女性、下顎右側奥歯のブリッジに食事した物が詰まりやすいので、新しくブリッジをつくり直したい、とのご希望でした。
ブリッジのポンティック(=歯の欠損部分を補うために両隣の歯に連結されている人工歯)が、両隣の歯の土台となっている被せ物よりも長さが長くなって歯ぐきを覆っていました。
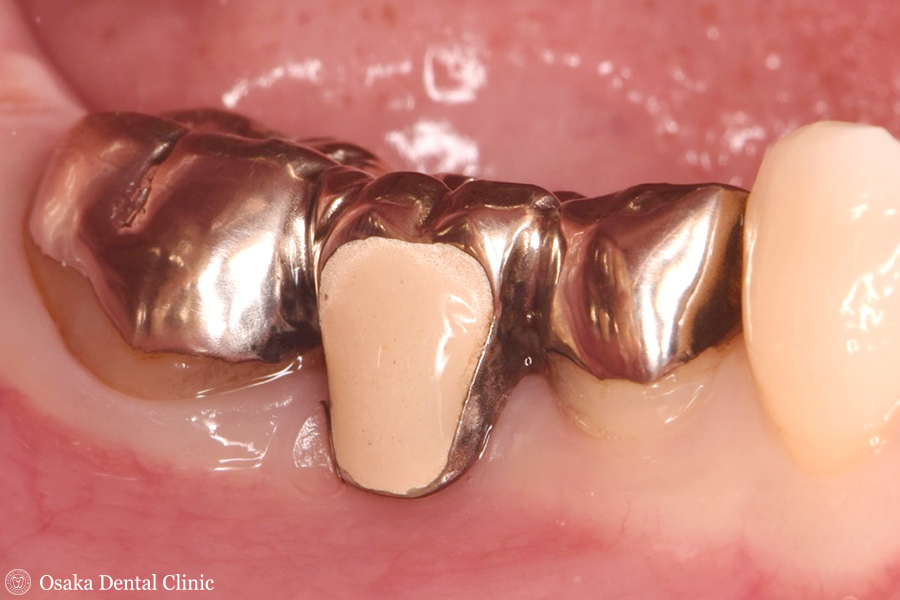
ブリッジを外してみると、歯が欠損している歯ぐきが痩せて、上から見ると歯ぐきの幅が細くなっていました。
歯ぐきが痩せているため、ブリッジのポンティックの長さを長くして歯ぐきを覆わなければならず、そのために食べ物が詰まりやすい形になっているのが原因と考えられます。
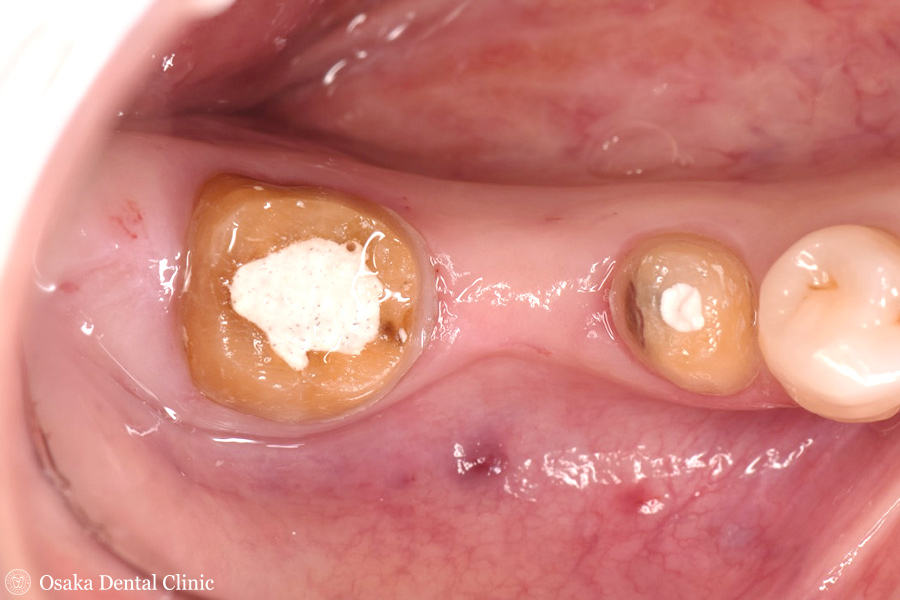
歯槽堤増大術 APF・FGG
STEP-2
ブリッジの形態を理想的な形にするために、痩せた歯ぐきを膨らませて、歯の周りの歯ぐきを強くする歯周外科処置を計画しました。
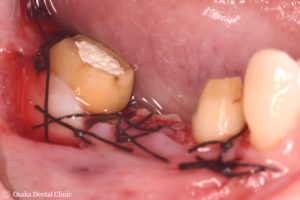
術前
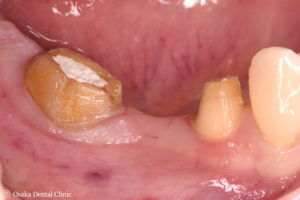
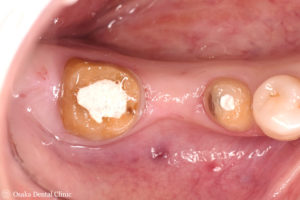
欠損部の痩せた歯ぐきのところは、上部にあった歯ぐきを横側に移動させて、幅が狭くなった一番奥の歯の周りの歯ぐきには、口の中で最も丈夫で硬い歯ぐきがある上顎の裏側から歯ぐきを取って、移植しました。
術前
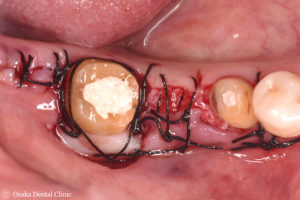
歯周外科処置後3ヶ月
STEP-3
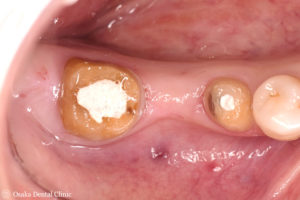
外科処置後3ヶ月の状態です。
処置前の歯ぐき(下段)と比べてみると、一番奥の歯の周りの歯ぐきの幅が広くなり、歯が欠損しているところだけでなく、ブリッジのかかる歯ぐきの全体の厚みが増していることが認められます。
歯周病外科処置後3か月
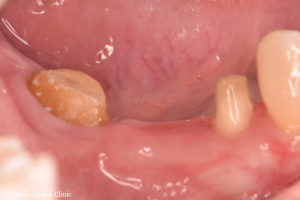
処置前
被せ物装着
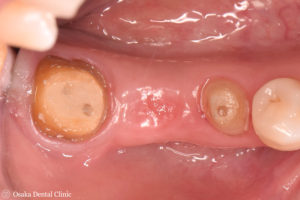
STEP-4
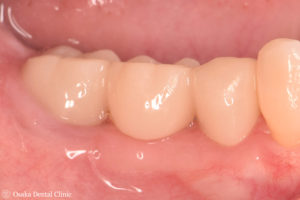
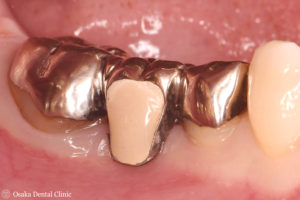
セラミックの被せ物を装着したところです。
初診時と比べてみると、歯ぐきの厚みが増して、ブリッジの長さがそろえられ、本来の歯の大きさや形態が回復でき、食べ物も詰まりにくく、歯磨きしやすい環境になりました。
被せ物装着時 初診時
再生療法・エムドゲイン~歯冠長延長術(クラウンレングスニング)・APF(歯肉弁根尖側移動術)
2024年3月7日
2021年10月12日
歯冠長延長術,歯周組織再生療法,野田拓 歯科医師
初診時
STEP-1
60代男性、下顎右側の一番奥の奥歯の被せ物が取れて来院されました。
被せ物が取れた歯の周りの歯ぐきが腫れ、出血もあり、歯ぐきの炎症が認められました。
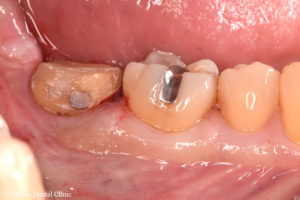
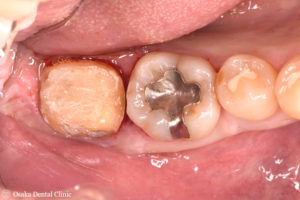
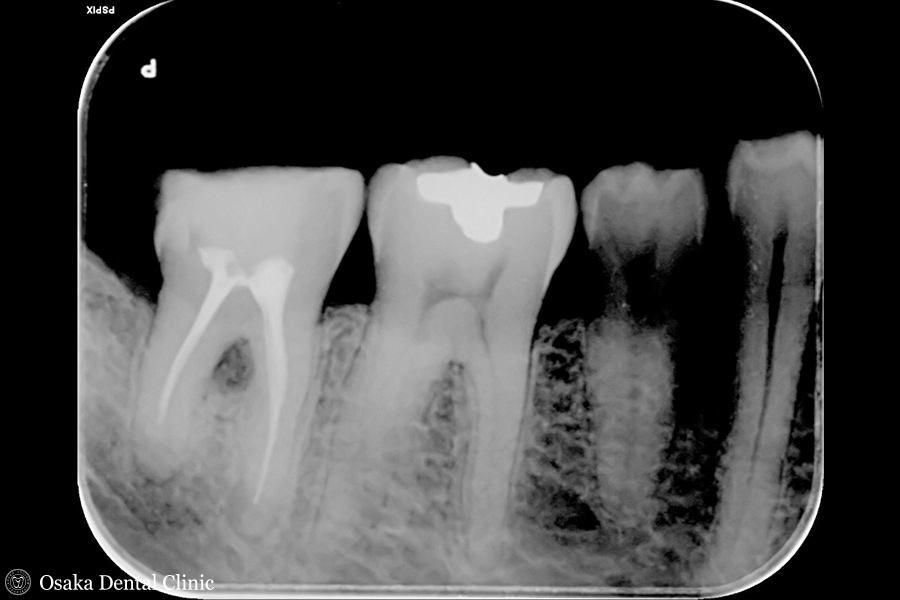
レントゲンでは、一番奥の歯の、2本ある歯根の付け根あたりが黒くなっていました。これは歯ぐきの中で骨が溶けて無くなり、骨が無くなった隙間に汚れが溜まって、歯ぐきの中でさらに炎症を起こしている歯周病の状態でした。このまま被せ物を被せても歯ぐきの症状は変わらず、逆に悪化していき、歯を残すことが困難になる可能性が考えられたので、無くなってしまった骨を造る「再生療法」を行ない、骨を回復する計画を立てました。
再生療法
STEP-2
麻酔をして、歯ぐきを切開して開いて右隣の歯と比べてみると、歯の周りの骨が無くなり、本来は骨で埋まっている歯根や2本ある歯根の間の「股」が見えてきていました。
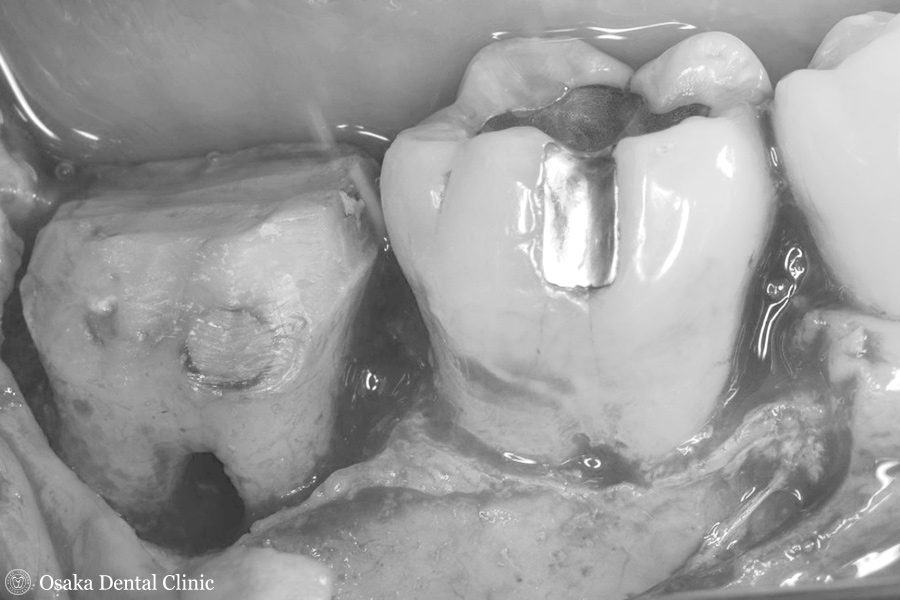
歯の周りを徹底的に清掃して、骨が無くなって露出している歯根のところに『エムドゲイン®』という骨を造る手助けをしてくれる薬剤を塗り、そこに骨を増やす薬剤を盛って、歯ぐきを緊密に縫合して、再生療法を終えました。
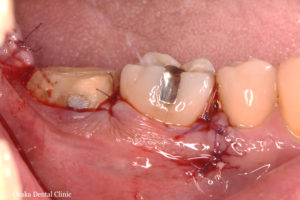
再生療法後9ヶ月~歯冠長延長術
STEP-3
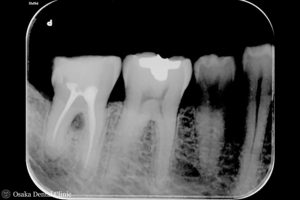
初診時のレントゲン写真では2本の歯根の付け根の股あたりが黒くなっていたものが、再生療法後9ヶ月のレントゲン写真では白くなり、骨のようなもので埋まり、隙間が無くなっているように見えます。
再生療法後9ヶ月 初診時

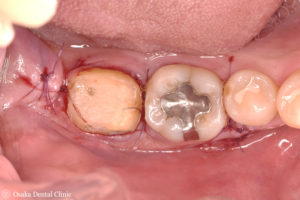
この後、被せ物を被せる処置を行なうにあたり、歯ぐきから出ている歯の長さが短く、このままでは被せ物がはずれやすくなるため、歯ぐきを強くしながら、歯の長さを長くする歯周外科処置「クラウンレングスニング(歯冠長延長術)」を行いました。
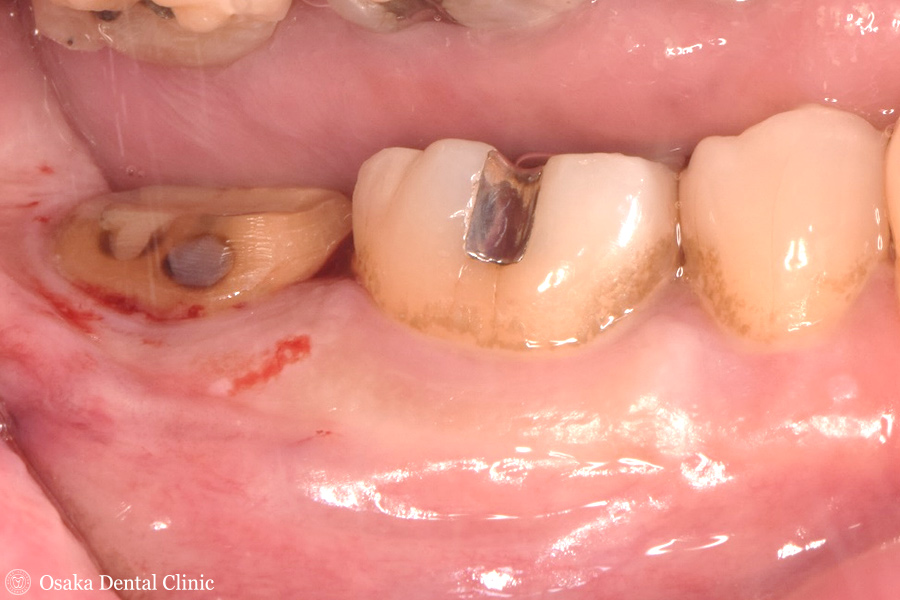
STEP-4
その際、再生療法での骨の再生具合を確かめることができました。再生療法術中と比較すると、
2本の歯根の付け根の股あたりまで骨のようなもので埋まっているのが認められました。
歯冠長延長術 術中 再生療法 術中

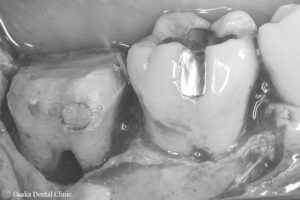
歯冠長延長術後の状態です。術前と比較して、歯の長さが長くなりました。
歯冠長延長術 術後 歯冠長延長術 術前
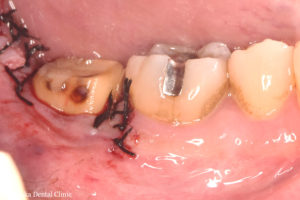
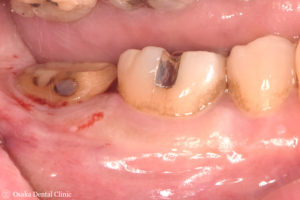
被せ物装着
STEP-5
歯周外科処置後、歯ぐきが安定したところで、セラミックの被せ物を装着しました。
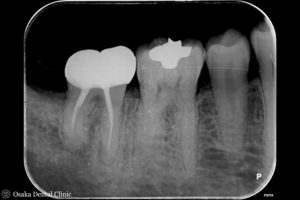
レントゲン写真から初診時と比較して、2本の股あたりが黒くなっていたものが白くなり、
再生療法にて骨が回復して良好な歯ぐきの状態になったことが認められました。
今後は数ヶ月ごとにメンテナンスを行っていき、安定した状態の維持を図っていく予定です。
インプラント治療 インプラント シミュレーション~垂直的GBR・水平的GBR
2024年3月7日
2021年9月16日
初診時
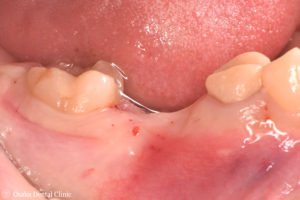
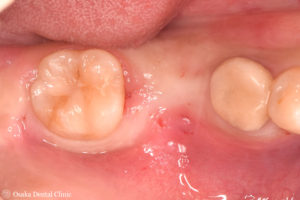
STEP-1「下顎右側奥歯の歯が欠けて、噛むと痛い」とのことで来院された30代女性の方です。
レントゲン写真から歯が根の先の方まで割れており、保存することが難しいので、抜歯となりました。

STEP-2
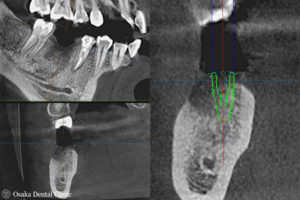
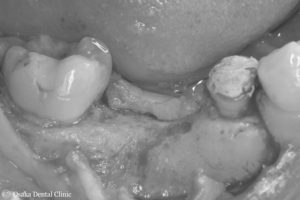
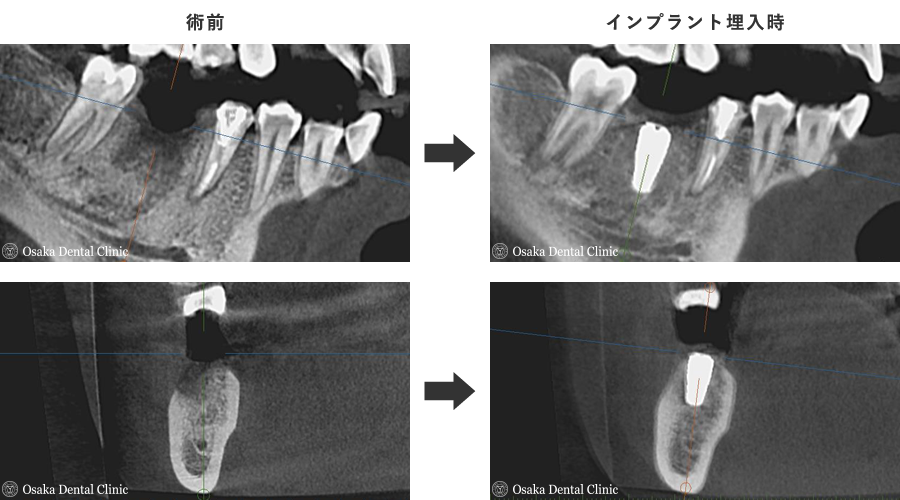
抜歯して、歯が無くなったところにインプラント治療を希望されましたので、CT撮影して、インプラントのシミュレーションを行ないました。
埋め込むインプラントの外側の骨の厚みと高さが減っており、このままではインプラントの一部が骨から露出してしまうことが予測されました。
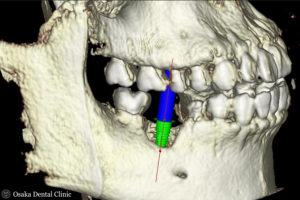
STEP-3
インプラントを長期に機能させるためには、埋め込むインプラントの周りに十分な骨が必要なので、まず、減ってしまった骨の高さと厚みを増やす造骨処置を行いました。
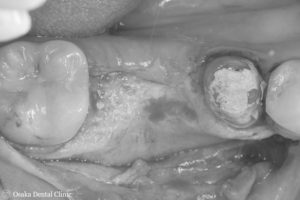
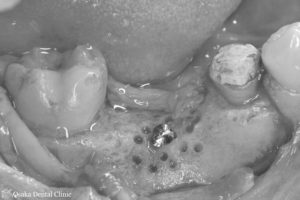
骨の厚みと高さを増やすためにピンを立てて、骨を増やすための空間を作りました。
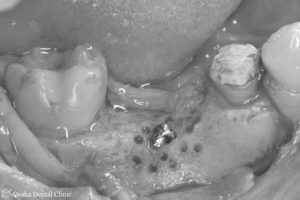
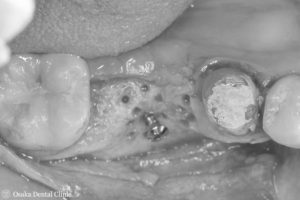
STEP-4
立てたピンの間に骨を増やす顆粒状の薬剤を盛り付けました。
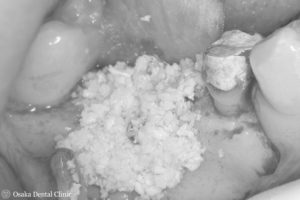
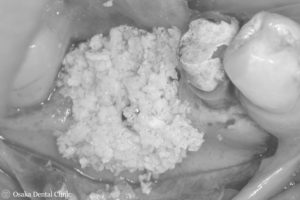
骨を増やした部分を崩さないように歯ぐきでしっかりと覆い、緊密に縫い合わせて造骨処置を終えました。
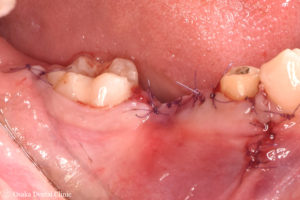
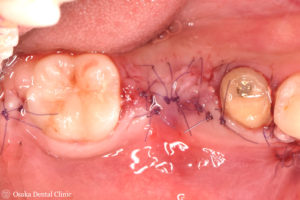
GBR後28週・インプラント埋入
STEP-5
造骨処置の約6ヶ月後、骨の出来具合を確認するためにCT撮影をしました。
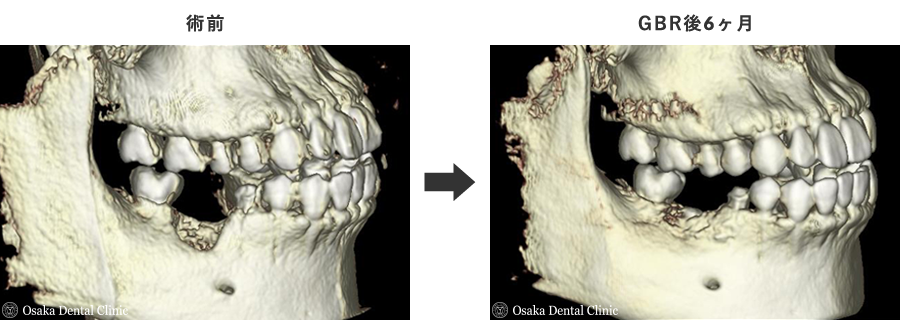
術前の画像やCTと比較して、外側の骨が減っていたところに骨のようなものが出来ていることが確認できたので、インプラントを埋め込む治療に進みました。
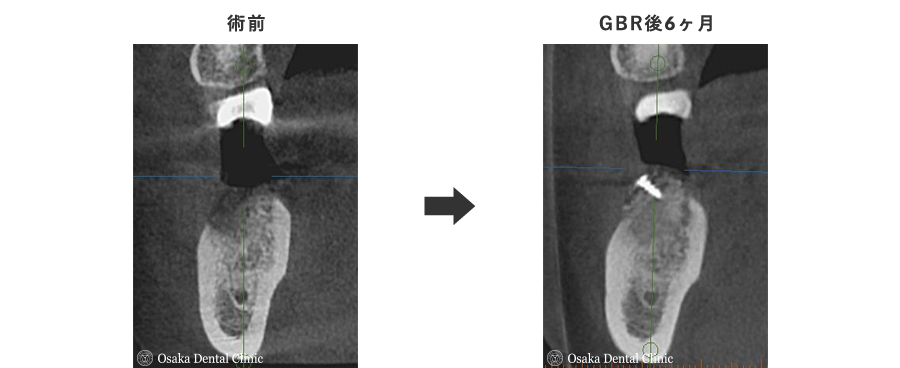
STEP-6
造骨処置時には隙間があったピンが、新しくできた骨のようなもので完全に埋まり、骨の厚みと高さが増えていることが確認できました。
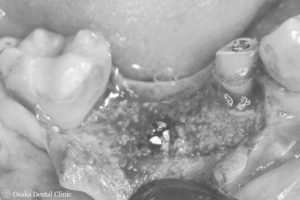
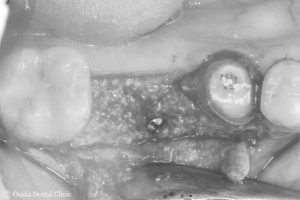
下記は約6ヶ月前のGBR処置時の写真です。比較してみてください。
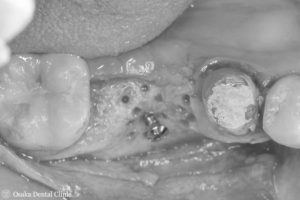
STEP-7
ピンを除去し、インプラントを骨の中に埋め込みました。
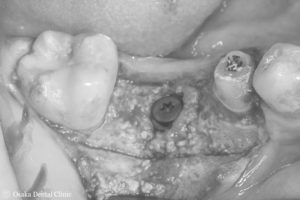
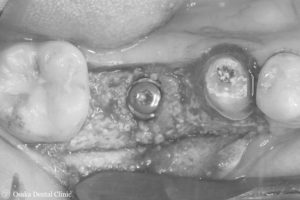
歯ぐきをもとに戻して緊密に縫い合わせて、インプラントの埋め込み処置を終えました。
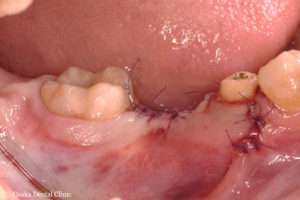
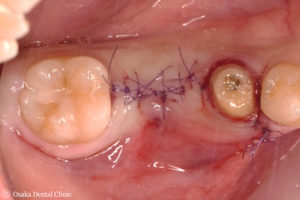
STEP-8
レントゲン写真とCTから、新しく出来た骨の中にインプラントが埋め込まれていることが確認できました。
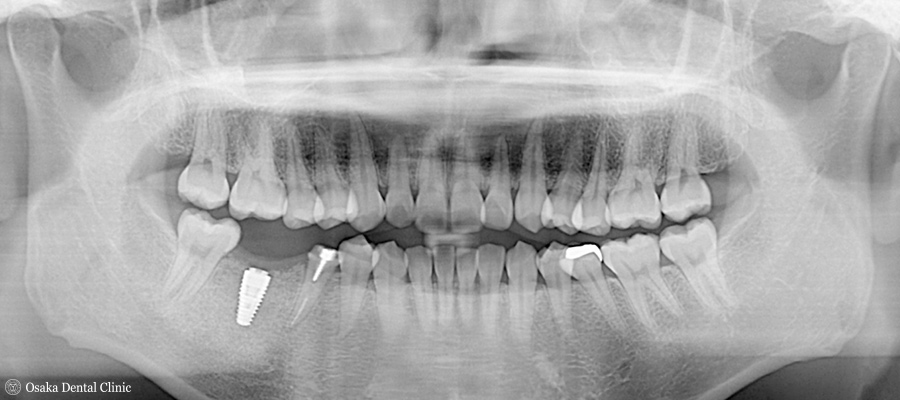
今後は、埋め込んだインプラントが骨としっかりと結合する6週以降に、歯ぐきを強化する処置を行ないながら、被せ物の処置に進んでいく予定です。
咬合再構成・審美回復 前歯部フレアアウト改善
2024年3月7日
2021年8月10日
咬合治療,野田拓 歯科医師,審美歯科
前歯部フレアアウト改善
STEP-1
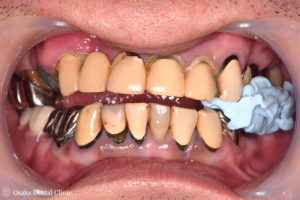
50代男性、上顎の前歯の被せ物が揺れて、今にも取れそう、とのことで来院されました。
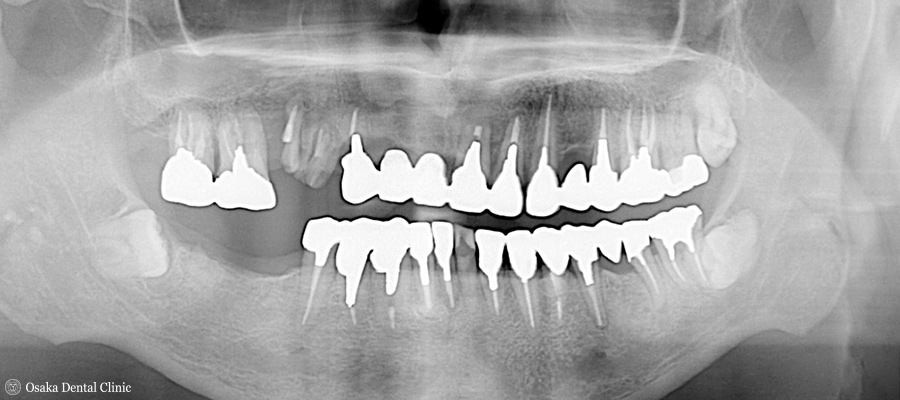
全部の歯が被せ物で処置されており、上顎の前歯のつながった被せ物が大きく揺れている状態でした。
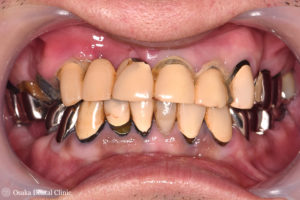
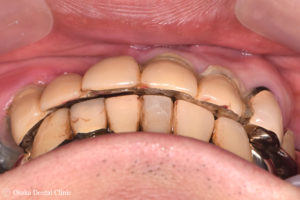
右側は下顎の奥歯が無かったり、上顎の奥歯の被せ物が取れているために、奥歯が噛み合わず、また左側は、奥歯の噛み合わせの高さが低い状態の被せ物になっているので、顎を前後左右に動かすと、下顎の前歯が上顎の前歯を突き上げてしまい、上顎の前歯に過剰な負担がかかってしまって被せ物が取れかかっていることが考えられました。
STEP-2
噛み合わせの高さが低いため、左側の噛み合わせの高さを挙げた状態で、歯が無い下顎右側奥歯に入れ歯を一時的に入れて、噛み合わせの高さを維持するようにしました。
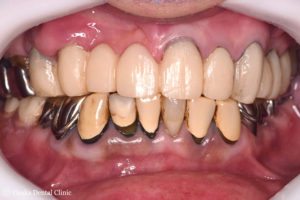
STEP-3
その高さを挙げた奥歯の噛み合わせを基準にして、上顎の右側奥歯から左側奥歯にかけて、11本の被せ物を一気に除去して、仮歯をその場で製作しました。
仮歯で見た目の審美性を回復しながら、歯全体で噛むことが出来る機能性を持たせることができました。
今後は、歯の無いところや、残すことの難しい歯を抜歯したところにインプラントを用いて回復していき、被せ物の中でむし歯が進行している歯の被せ物をやり直していく予定です。
インプラントシミュレーション~インプラント治療 GBR・FGG(遊離歯肉移植術)
2024年3月7日
2022年1月12日
GBR,インプラント,野田拓 歯科医師
初診時
STEP-1
60代男性、下顎右側奥歯のブリッジが入った土台の歯が噛むと痛む、とのことで痛みを感じる歯のブリッジの被せ物を外してみると、
歯根に亀裂が入って、割れているのが認められました。歯が割れてしまうと残すことが困難で、抜歯となります。
ブリッジのポンティック(=歯の欠損部分を補うために両隣の歯に連結されている人工歯)の部分にも歯がないので、下顎右側の奥歯は2本欠損することになり、
その歯の欠損を補うためにインプラント治療を希望されました。
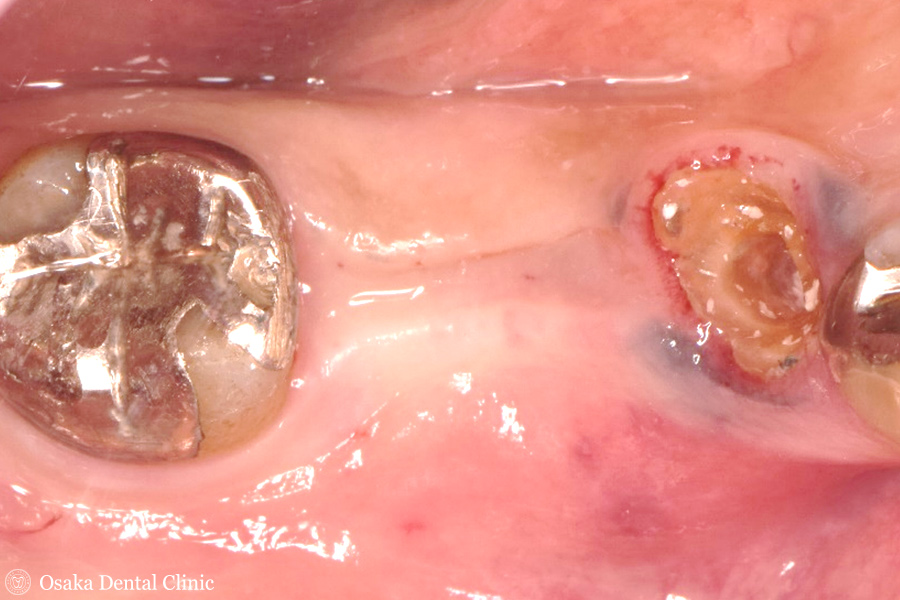
CTを撮影して、歯が欠損している部位にインプラントを埋め込むシミュレーションを行ないました。
埋め込むインプラントの周りには骨がほとんどなく、このままではインプラントを埋め込むことが難しいことがわかりました。
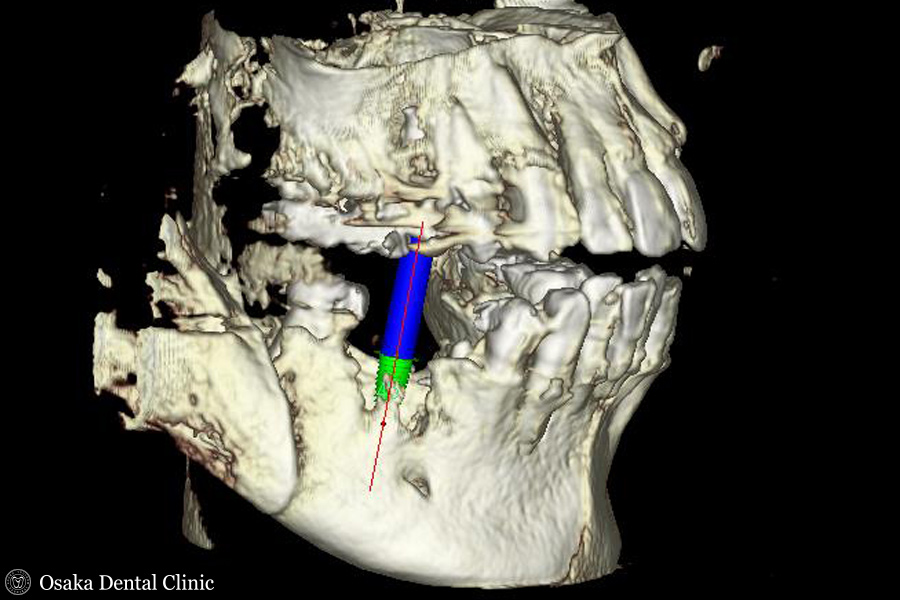
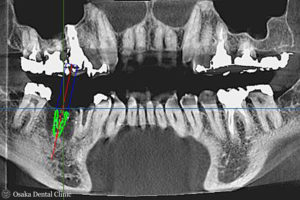
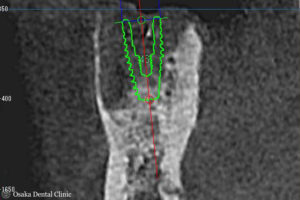
GBR
STEP-2
インプラントを長期に機能させるためには、インプラントを骨の中に完全に埋め込む必要があり、まず、骨のない部位に骨を新たに造るGBR(造骨処置)を行いました。
割れている歯を抜歯し、抜歯してできた骨の窪みと、歯が欠損していた部位の骨の無いところに、骨を増やす顆粒状の薬剤を盛り付け、その形を維持するために体内に吸収される膜で覆いました。
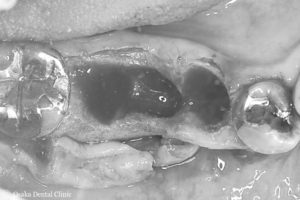

骨を増やした部分を崩さないように歯ぐきでしっかりと覆い、緊密に縫い合わせて造骨処置を終えました。
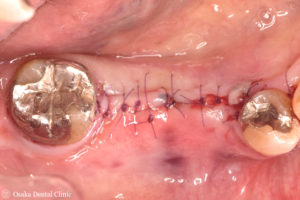
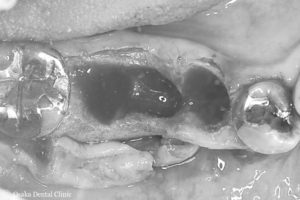
GBR後12週~インプラント埋入
STEP-3
GBR後12週に骨の出来具合を確認するためにCT撮影をしました。
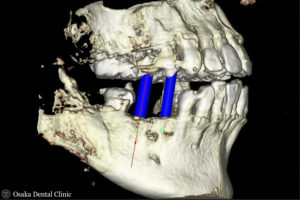
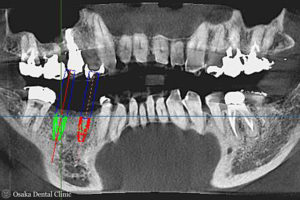
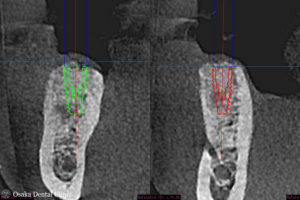
初診時のCTと比較して、抜歯した部位と、骨が無かったところに骨のようなものが出来て、
インプラントが骨の中に完全に埋め込めることが確認できたので、インプラント埋入の治療に進みました。
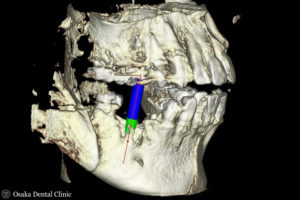
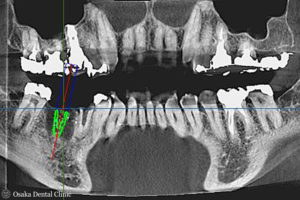
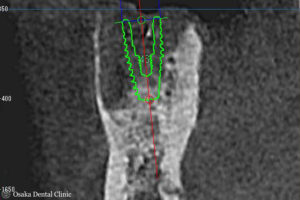
STEP-4 インプラント埋入
GBR時には骨が窪み、骨が無かったところが骨様の固いもので完全に埋まって骨の厚みと高さが増えていることが認められました。
インプラント埋入時

GBR時
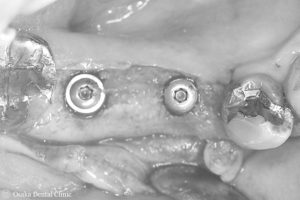
シミュレーション通りに、2本インプラントを埋入しました。
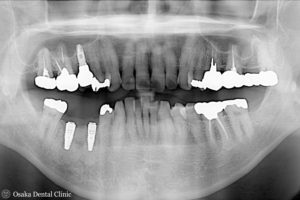
インプラント埋入後8週~2次手術(頭出し)+FGG(遊離歯肉移植術)
STEP-5
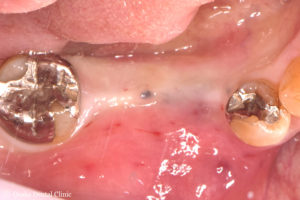
インプラント埋入後8週間の状態です。インプラントを埋め込んだ歯ぐきの部分を上から見ると、
歯ぐきの幅が細くなって歯ぐきが薄くなっていました。

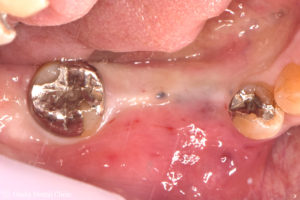
お口の中で最も丈夫で硬い歯ぐきがある上顎の裏側から歯ぐきを取ってきて、
薄くなった歯ぐきのところに移植する「FGG(遊離歯肉移植術)」を計画しました。
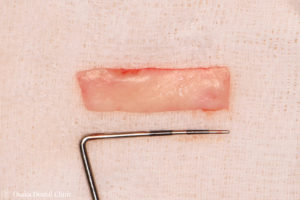
STEP-6 2次手術(頭出し)+FGG(遊離歯肉移植術)
インプラントの頭出しを行いながら、薄くなった歯ぐきの部分に、上顎から取ってきた丈夫な歯ぐきを移植しました。
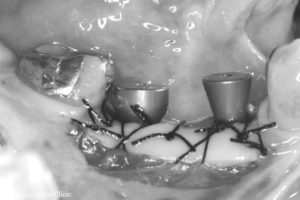
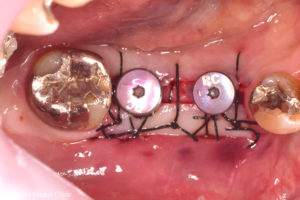
FGG後10週
STEP-7
FGG後10週の状態で、FGG術前と比べると歯ぐきの厚みがしっかりと増えたことが認められましたので、インプラントの被せ物の型取りを行いました。
FGG後10週
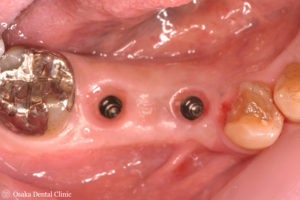
FGG術前
インプラント被せ物装着
STEP-8
インプラントにジルコニア製の被せ物を装着しました。初診時と比べて、骨を造ってインプラントを入れることができ、
インプラント周囲の歯ぐきを強化して、しっかりと奥歯で噛める状態にすることができました。
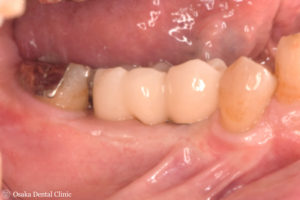
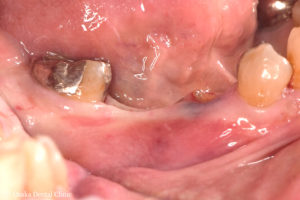
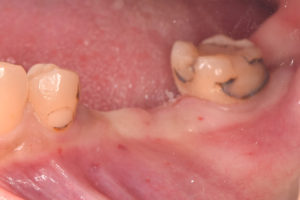
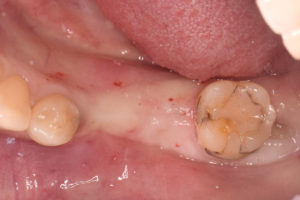
歯ぐきがしっかりして、被せ物も隣の歯と同じ長さにすることができ、奥の大臼歯のところは小臼歯が連なったブリッジ形態にして、歯磨きしやすい形態にしてみました。
今後は数ヶ月おきのメンテナンスを行っていき、長期に維持、安定できるようにしていく予定です。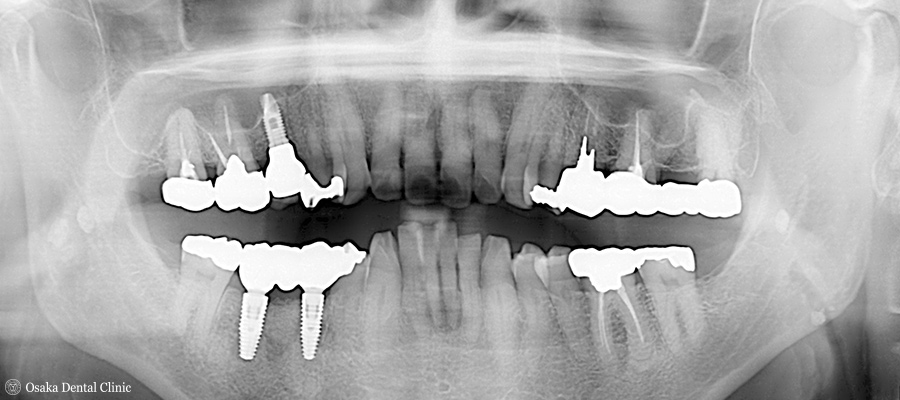
インプラント治療 インプラント シミュレーション~垂直的GBR・水平的GBR
2024年3月7日
2021年6月25日
GBR,インプラント,野田拓 歯科医師
GBR(造骨処置)
STEP-1
50代女性、下顎左側奥歯の2本歯が無いところにインプラント治療を希望し、来院されました。
CT撮影して、インプラントを埋め込むシミュレーションから、埋め込むインプラントの外側の骨がやせており、このままではインプラントの一部が骨から露出してしまうことが予測されました。

STEP-2
インプラントを長期に機能させるためには、骨の中に完全に埋め込む必要があり、まず、やせてしまった骨の高さと厚みを増やす造骨処置を行いました。
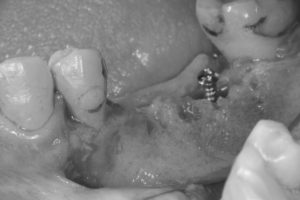
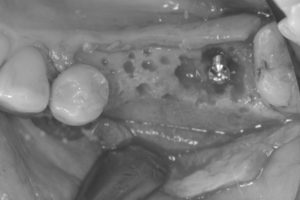
厚みと高さを増やすためにピンを立てて、その隙間に骨を増やす顆粒状の薬剤を盛り付け、その形を維持するために体内に吸収される膜で覆いました。
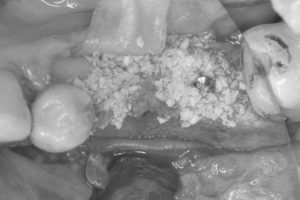
STEP-3
骨を増やした部分を崩さないように歯ぐきでしっかりと覆い、緊密に縫い合わせて造骨処置を終えました。

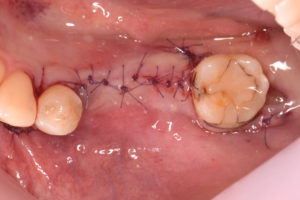
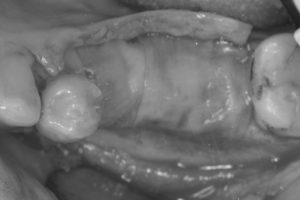
GBR後27週・インプラント埋入
STEP-4
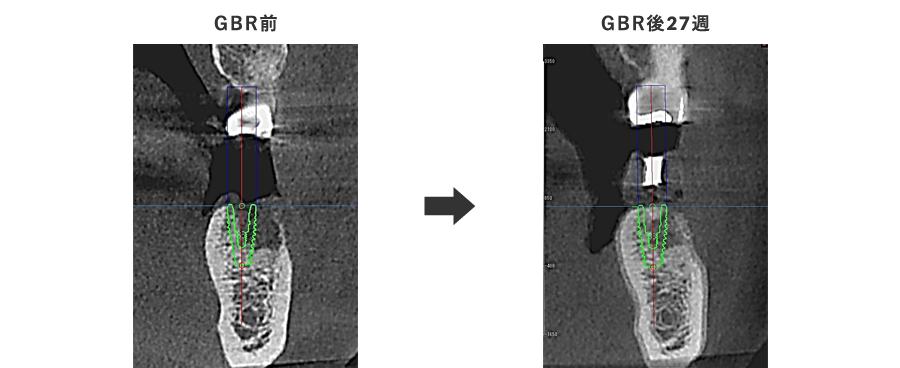
造骨処置の約6ヶ月後、骨の出来具合を確認するためにCT撮影をしました。
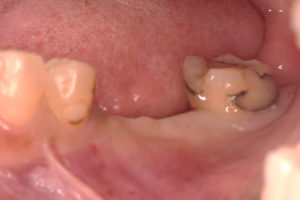
埋め込むインプラントの外側の骨がやせていたところに骨のようなものが出来て、インプラントが骨の中に完全に埋め込むことが確認できたので、インプラントを埋め込む治療に進みました。
STEP-5
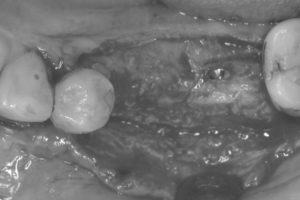
造骨処置時には隙間があったピンが骨のようなもので完全に埋まって骨の厚みと高さが増えていることが確認できました。

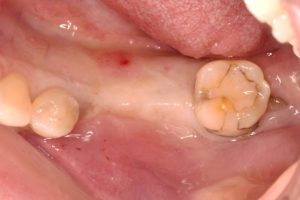
STEP-6
ピンを除去し、インプラント2本を骨の中に完全に埋め込みました。

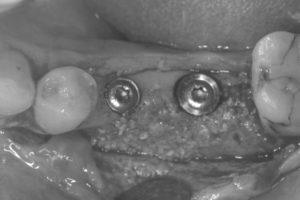
歯ぐきをもとに戻して、緊密に縫い合わせて、インプラントの埋め込み処置を終えました。

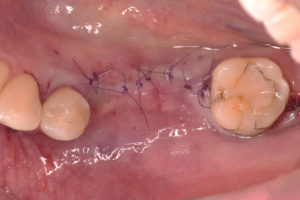
STEP-7
レントゲン写真から理想的な位置にインプラントを埋め込めたことが確認できました。
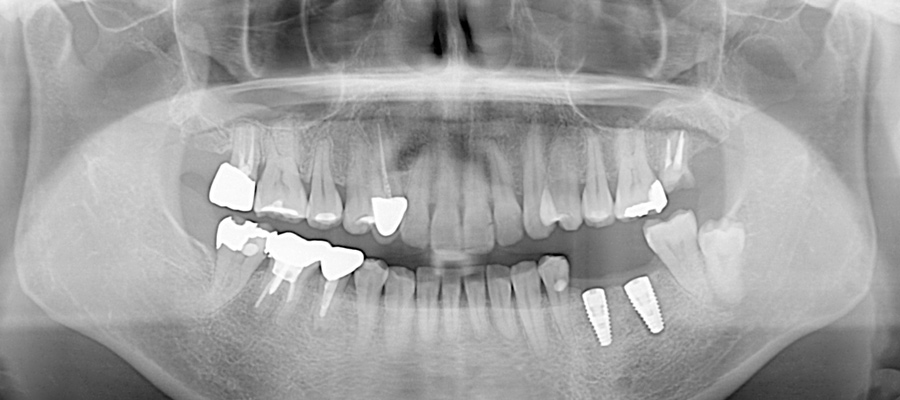
今後は、埋め込んだインプラントと骨がしっかりと結合する6週間後以降に、歯ぐきを強化する処置を行ないながら、被せ物の処置に進んでいく予定です。
Hello world!
2024年2月2日
大阪デンタルクリニック へようこそ。これは最初の投稿です。編集または削除してコンテンツの作成を始めてください。